Kas ir išēmija un kā tā ietekmē miokardu
Išēmija ir asins piegādes samazināšanās orgānam vai audiem nepietiekamas arteriālās asinsrites dēļ. Īstermiņa strāvas ierobežojums neizraisa neatgriezeniskus bojājumus, ilgtermiņa - izraisa sekas audu nāves (nekrozes) veidā apgabalā, kas apgādā slimo trauku.
Orgāni ar augstu skābekļa patēriņa līmeni (sirds un smadzenes) ir visjutīgākie pret nepietiekamu asins plūsmu.
IHD ir akūta vai pastāvīga nepietiekama kardiomiocītu skābekļa nepieciešamība un asinsrites sistēmas spēja piegādāt skābekli koronāro artēriju slimības dēļ. Išēmijas gadījumā asins plūsmas samazināšanās rodas asinsvadu stenozes un sienas tonusa anomāliju kombinācijas dēļ, ko izraisa endotēlija disfunkcija (arteriolu iekšējā odere).
Lielākajai daļai pacientu ar koronāro artēriju slimību galvenais patoloģiskais process koronārajos asinsvados ir ateroskleroze. Īpašs slimības simptoms ir sāpes krūtīs fiziska un emocionāla stresa laikā, kas pāriet miera stāvoklī vai pēc "Nitroglicerīna" tabletes.
Miokarda išēmija attīstās, ja koronārās artērijas lūmenu bloķē holesterīna plāksne par 70% vai vairāk. Šādos gadījumos pat maksimālā mazo asinsvadu paplašināšanās nenodrošina kardiomiocītus ar pietiekamu daudzumu asiņu, un fiziska vai emocionāla stresa laikā attīstās skābekļa bada pazīmes. Par 90% sašaurinātās artērijas neapgādā sirdi ar skābekli pat miera stāvoklī.

Zīmējums. Koronāro asinsvadu lūmena sašaurināšanās iemesli.
Procesu pastiprina traucēta mikrocirkulācija sakarā ar pastiprinātu asins recēšanu un nelielu asins recekļu veidošanos koronārās artērijas zaros.
Kardiomiocītu išēmisks bojājums izraisa:
- Kardiomiocītu enerģijas piegādes traucējumi.
- Šūnu membrānu īpašību un struktūras izmaiņas, enzīmu aktivitāte un elektrolītu līdzsvara traucējumi.
- Miokarda šūnu ģenētiskās programmas neveiksmes.
- Sirds darbības autonomās inervācijas traucējumi.
- Miokarda pārveidošana (traucēta kardiomiocītu augšana, saistaudu masas palielināšanās).
Šādas izmaiņas izraisa progresējošu miokarda kontraktilitātes samazināšanos, tā funkcionalitātes ierobežošanu un sirds mazspējas attīstību.
Išēmija ilgstoši nepastāv. Vai nu tiek atjaunota adekvāta asins plūsma uz orgānu, vai arī rodas muskuļu šķiedru bojājumi. Visneaizsargātākais ir miokarda subendokarda (iekšējais) slānis, kas ir slikti apgādāts ar asinīm un ir pakļauts spiedienam.
IHD klasifikācija saskaņā ar ICD-10:
- Stenokardija:
- Stabils.
- Nestabils.
- Ar vazospazmu.
- Nenoteikts.
- Akūts miokarda infarkts (MI):
- Transmurāls.
- Subendokardiāls.
- Atkārtoti.
- MI komplikācijas.
- Citas formas:
- Nesāpīga išēmija.
- Koronārā tromboze.
- Akūta išēmiska sirds slimība.
- Dreslera sindroms.
Koronāro artēriju slimības elektrokardiogrāfiskās pazīmes
EKG izmaiņas sirds išēmiskās slimības gadījumā izraisa skābekļa deficīts, ko izraisa koronāro asinsvadu patoloģija, un enerģijas traucējumi kardiomiocītos.
Metodes išēmijas noteikšanai:
- Vienkārša 12 novadījumu EKG.
- Ar papildu pievadiem - noteiktu išēmijas lokalizāciju diagnosticēšanai, kuras netiek reģistrētas ar parasto EKG.
- Holtera monitorēšana (EKG ierakstīšana 24-48 stundas).
- Exercise EKG (stresa tests) - lai noteiktu latento patoloģiju.
- Ar zāļu paraugiem.

50% pacientu ar koronāro artēriju slimību miera stāvoklī EKG nav izēmijas pazīmju. Tāpēc "zelta standarts" šādas slimības ambulatorajā diagnostikā ir slodzes tests. Šī procedūra vienlaikus atrisina vairākas problēmas:
- latentas koronārās mazspējas noteikšana;
- īslaicīgu ritma traucējumu reģistrācija;
- slodzes tolerances sliekšņa apzīmējums.

Foto 1. Veloergometrija.
Visbiežāk izmanto veloergometriju vai skrejceliņu testu (skrejceliņu). Cilvēkam ar veseliem asinsvadiem šāda slodze izraisa koronāro artēriju paplašināšanos un miokarda kontraktilitātes palielināšanos, kas nepieciešama, lai nodrošinātu atbilstošu asins plūsmu. Koronāro artēriju slimības gadījumā koronārās artērijas jau pirms slodzes ir paplašinātā stāvoklī un nekompensē vajadzības. Tā rezultātā rodas stenokardija, un EKG tiek reģistrēta išēmija.
Veloergometriju veic uz speciāla velotrenažiera. Lai kontrolētu hemodinamikas parametrus, pacientam ir piestiprināti EKG sensori un tonometra aproce. Procedūra ilgst 15-20 minūtes. Šajā laikā slodze pakāpeniski palielinās no 25 līdz 50 vatiem. Pacientiem ar smagu sirds slimību ir atļauts ieturēt īsus pārtraukumus.
Pārbaude tiek pārtraukta, ja:
- EKG izmaiņas ST segmentā;
- sāpju lēkme krūtīs;
- asinsspiediena pazemināšanās;
- asinsspiediena paaugstināšanās vairāk nekā 200 mm Hg. Art.;
- pulsa sliekšņa sasniegšana noteiktā vecumā;
- smags elpas trūkums;
- nopietni ritma traucējumi;
- reibonis, smags vājums, slikta dūša;
- pacienta atteikums.

Foto 2. Skrejceļa tests.
Skrejceļa tests no veloergometrijas atšķiras tikai ar to, ka pacients veic fiziskās aktivitātes uz skrejceliņa ar mainīgu slīpuma leņķi.
Vingrojuma testi ir kontrindicēti šādos gadījumos:
- akūts koronārais sindroms;
- nestabila stenokardijas gaita;
- smaga asinsrites mazspēja;
- insults;
- tromboflebīts;
- hipertensīvā krīze;
- smagas aritmijas;
- dekompensēti sirds defekti;
- stipras sāpes muskuļu un skeleta sistēmas slimību gadījumā.
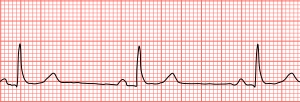
Išēmija palēnina repolarizācijas procesus kardiomiocītos vai maina elektriskā viļņa virzienu. EKG IHD gadījumā šie pārkāpumi atbilst ST segmenta paplašināšanai, depresijai un izmaiņām konfigurācijā. Akūtā koronārā sindroma gadījumā galvenās patoloģiskās izmaiņas tiek novērotas QRS kompleksā un S-T segmentā.
EKG izmaiņu pakāpe ir tieši saistīta ar procesa apjomu un išēmijas ilgumu. Ar stabilu stenokardiju koronārās mazspējas pazīmes kardiogrammā, kas uzņemta interiktālajā periodā, var nenoteikt. Un miokarda infarkta gadījumā pārkāpumi tiek reģistrēti akūtā fāzē un pēc vairākiem gadiem.
Viena no agrīnām koronārās asinsrites nepietiekamības pazīmēm ir izteiktas asas robežas parādīšanās S-T segmenta pārejai uz T vilni.Aterosklerozes aplikuma tālāka augšana pastiprina S-T depresiju zem izolīnas.
S-T intervāla depresijas veidi koronāro artēriju slimībā:

| Ofseta veids | S-T intervāls | T vilnis |
|---|---|---|
| Horizontāli | Paralēli un zem izolīnas | Pozitīvs (+), negatīvs (-) vai divfāzu |
| Slīpi uz leju | Ar attālumu no ORS kompleksa palielinās S-T depresijas pakāpe. | +/-, nogludināts |
| Loka, apaļums uz augšu | Nobīdes pakāpe mainās loka formā | Jebkāda veida |
| Slīpi augšupejoša | Lielākā daļa S-T depresijas ir tieši aiz QRS | Pozitīvs, nogludināts |
| Siles formas | Loka forma ar izliekumu, no augšas uz leju | Jebkāda veida |
| S-T segmenta paaugstināšanās virs kontūras | Noapaļots, izliekts ar virsotni uz leju | Pozitīvs, nogludināts |
S-T segmenta izmaiņas koronāro artēriju slimībā ir visskaidrāk redzamas pievados:
- V4-V6;
- II, III;
- aVF, I, aVL.
Atšķirībā no akūta koronārā sindroma IHD gadījumā S-T izmaiņas ir stabilas vairākus mēnešus un pat gadus.
S-T segmenta depresija ir klāt, ja:
- ventrikulāra hipertrofija;
- miokardīts;
- perikardīts;
- Digitālā terapija;
- hipokaliēmija;
- miokarda distrofija;
- saišķa zaru blokāde, WPW sindroms;
- akūts pankreatīts, holecistīts, žultsakmeņu slimība, diafragmas trūce (refleksa reakcija);
- plaušu nepietiekamība;
- plaušu embolija;
- saindēšanās ar nikotīnu;
- Prinzmetāla stenokardija;
- veģetatīvā distonija.
Vislielākā stabilitāte koronāro artēriju slimībā ir T viļņa (tā sauktā "koronārā") izmaiņās. Tas ir negatīvs, simetrisks, ar amplitūdu vairāk nekā 5 mm T, kas liecina par nopietniem miokarda išēmiskiem bojājumiem. Noapaļots un neregulāras formas zobs liecina par mazāk izteiktām sirds muskuļa izmaiņām.
Jo tālāk elektrods tiek uzstādīts no vietas, kuru ar asinīm piegādā bojātais asinsvads, jo mazāk izteiktas EKG išēmijas pazīmes.
T viļņa izmaiņas tiek reģistrētas:
- kreisās krūškurvja pavadi;
- es;
- aVL;
- III;
- aVF.

Bet līdzīgas izmaiņas T viļņos tiek novērotas arī ar:
- plaušu embolija;
- miksoma;
- miokardīts;
- konstriktīvs perikardīts;
- ventrikulāra hipertrofija;
- sirds vadīšanas blokādes;
- elektrolītu līdzsvara traucējumi;
- pārmērīga smēķēšana;
- hipokaliēmija;
- dishormonālie procesi;
- stress;
- noteiktu medikamentu lietošana.
Ar ilgstošu sirds išēmiskās slimības gaitu EKG izpaužas P viļņa paplašināšanās, kas ir nelabvēlīga prognostiska zīme attiecībā uz akūta koronārā sindroma un priekškambaru fibrilācijas risku.
Elektriskās vadīšanas palēninājums tiek novērots arī ventrikulārās sistoles (Q-T) laikā. Sirdij skābekļa bada apstākļos, ko izraisa aterosklerozes kardioskleroze, nepieciešams arvien vairāk laika, lai sarauties.
Koronārās asinsrites samazināšanās dēļ rodas aritmijas un aizsprostojumi:
- ekstrasistoles;
- sinusa tahsija, bradikardija;
- priekškambaru plandīšanās;
- paroksismāla tahikardija;
- atrioventrikulārā blokāde;
- Viņa saišķa kāju blokāde.
Sirds muskuļa išēmijas galējā pakāpe ir miokarda infarkts. Ja nekroze skar visus muskuļu slāņus, pastāv liela iespējamība, ka var rasties letālas aritmijas, sirds apstāšanās, plīsuši papilāru muskuļi, trombembolija, ventrikulāra aneirisma, akūta asinsrites mazspēja un kardiogēna plaušu tūska.
Ar standarta EKG palīdzību tiek iegūti ticami dati par bojājuma lokalizāciju un laukumu jau pirmsslimnīcas stadijā.
Aizmugurējā un bazālā miokarda infarkta diagnoze, kad diafragmas saskares vietā tiek ietekmēts kreisais kambaris, ir ļoti sarežģīta. Šādos gadījumos ir nepieciešami papildu vadi V7-V9 un muguras vadi pāri debesīm.
Cik bieži jāveic kardiogramma pacientam ar išēmisku slimību?
Sirds išēmiskās slimības diagnoze tiek noteikta, tikai pamatojoties uz detalizētu aptauju, izmeklēšanu, EKG aprakstu miera stāvoklī un lēkmes laikā, ar fizisko piepūli un, ja nepieciešams, veiktu ehokardiogrāfiju un koronāro angiogrāfiju.
Bieži vien koronāro artēriju slimības sākuma stadijā išēmiskas pazīmes EKG, kas veikta interiktālajā periodā, netiek atklātas. Patoloģija tiek konstatēta funkcionālās slodzes pārbaudes vai Holtera monitoringa laikā. Šīs metodes palīdz atklāt slēptās bojājumu vietas un reģistrēt nesāpīgu išēmijas formu, kas ir ļoti bīstama.
Saskaņā ar klīniskās izmeklēšanas noteikumiem pacientiem ar stabilu koronāro artēriju slimības gaitu EKG tiek veikta katru gadu.
Pacientiem ar nesen diagnosticētu diagnozi, kuri tiek izvēlēti adekvātai terapijai, kardiogramma tiek veikta biežāk.
Neplānota EKG ir norādīta šādos gadījumos:
- sāpju lēkmes, kas netipiskas konkrētam pacientam;
- ilgstošas stenokardijas epizodes;
- ritma traucējumu rašanās.
Turklāt pirms veloergometrijas, koronārās angiogrāfijas, stentēšanas un koronāro artēriju šuntēšanas ir indicēta EKG miokarda išēmijas noteikšanai.
Secinājumus
EKG ir drošs un nesāpīgs pētījums, ko var veikt visiem pacientiem bez izņēmuma. Elektrokardiogrāfijai nav nepieciešama iepriekšēja sagatavošana.
Bet atcerieties, ka sirds išēmiskās slimības diagnoze ar EKG ir nosacīti ticama tikai tad, ja pētījums tika veikts stenokardijas uzbrukuma laikā. Vairākām patoloģijām vienlaikus ir līdzīgi rādītāji, kad tie tiek atšifrēti. Diagnostikas pasākumu kopums var apstiprināt sirds išēmisku slimību.