Nav iespējams vārdos aprakstīt trauksmi un apjukumu, ja būtu jāsaskaras ar tik briesmīgu diagnozi kā iedzimta bērna anomālija. Viena no visbiežāk sastopamajām sirds patoloģijām bērnībā ir ventrikulāras starpsienas defekts (VSD). Izpētīsim simptomus un pazīmes, kas ļauj par to aizdomāties, parunāsim par diagnostikas un ārstēšanas metodēm un mēģināsim noskaidrot, vai šo defektu bērnam ir iespējams konstatēt dzemdē – grūtniecības stadijā.
Kas tas ir
Parasti līdz bērna piedzimšanai sirds kambarus atdala muskuļu barjera. Viņa ne tikai veido trešo daļu no viņu kopējās platības, bet arī aktīvi piedalās katrā sirds kontrakcijā un relaksācijā. Augļa orgāni saņem tikai jauktas asinis. Abi jaundzimušā kambari ir aptuveni vienādi "aizņemti ar darbu", tas izskaidro to, ka viņu muskuļu sieniņu biezums neatšķiras.
Asinsrites traucējumu patoģenēze VSD
Interventricular starpsiena rodas no trim dažādām struktūrām, tās veidošanos pabeidz 4-5 grūtniecības nedēļas. Ja saplūšana nenotiek, starp kambariem paliek caurums (defekts). Tā var būt vienīgā anomālija sirds attīstībā (izolēts defekts) vai kombinēties ar citām iedzimtām anatomijas izmaiņām, būt daļa no kombinētā defekta struktūras. Šodien mēs runājam tikai par pirmo iespēju.
Jūsu bērna pirmajās dzīves stundās pēc mazuļa elpas mainās visa viņa asinsrites sistēma. Lielu un mazu asinsrites loku iekļaušana "piespiež" mazuļa sirdi pārstrukturēt savu darbu:
- Spiediens kreisajā kambarī ievērojami palielinās.
- Ar VSD daļa asiņu nonāk ne tikai aortā, bet arī labajā kambarī, radot pēdējam papildu slodzi. Eksperti šo procesu sauc par asins izgāšanu no kreisās uz labo pusi (no sirds kreisās puses uz labo).
- Labais kambaris ir "spiests" darboties intensīvāk, lai sūknētu "liekās" asinis.
Izmaiņas hemodinamikā tieši ir atkarīgas no defekta lieluma un atrašanās vietas. Neliels caurums bērnam līdz 4-5 gadu vecumam var aizvērties pats (spontāni). Tas parasti notiek 65-75% gadījumu. Ar plašiem defektiem cieš ne tikai labais ventriklis. Palielinās spiediens plaušu cirkulācijā, rodas plaušu hipertensija.
Bērna ķermenis mēģinās kompensēt slodzi:
- Palielinās sirds kambaru masa.
- Lielo un mazo artēriju sienas sabiezē.
- Pateicoties šiem mehānismiem, spiediens abos sirds kambaros ir vienāds. Neskatoties uz caurumu, kādu laiku asinis neizplūst.
- Pakāpeniski ķermeņa aizsargspējas tiek izsmeltas, un spiediens labajā kambarī kļūst lielāks nekā kreisajā.
- Venozās asinis caur defektu sāks ieplūst sistēmiskajā cirkulācijā - Eizenmengera sindroms. Rodas defektu dekompensācija. Klīniski šis process izpaužas ar to, ka bērns sāk "zilināt".
Par laimi, ar agrīnu diagnostiku un savlaicīgu ķirurģisku ārstēšanu tas nenotiek, pat ja VSD ir liels. Tāpēc mēģiniet ievērot ārsta ieteikumus. Protams, ķirurgi par labāko uzskata operāciju, kas pacientam nav jāveic. Bet jaundzimušā interventrikulārās starpsienas defekts prasa rūpīgu pārbaudi, speciālistu konsultācijas un diferencētu pieeju pacienta ārstēšanai.
Kambaru starpsienas defektu klasifikācija
Saskaņā ar Starptautiskās slimību klasifikācijas 10 pārskatīšanu (ICD-10), jebkurš VSD ir kodēts ar kodu - Q 21.0. Taču praktiskajā pediatrijā ārsti izšķir četrus šīs anomālijas anatomiskos veidus saskaņā ar Sirds un asinsvadu ķirurgu asociācijas 2013. gadā apstiprinātajām "Klīniskajām vadlīnijām bērnu ar iedzimtiem sirds defektiem ārstēšanai":
- Interventricular starpsienas subarteriāls defekts. Atrodas tieši zem plaušu vārsta. Aortas lapa var "saliekties", "ķīlīt" esošajā atverē, kas izraisa aortas regurgitāciju (reverso šuntu).
- Interventricular starpsienas perimembranozs defekts - caurums atrodas membrānas daļā, kas atrodas blakus trikuspidālajam vārstam. Membrānas starpsiena var augt kopā ar defektu, daļēji to pārklājot.
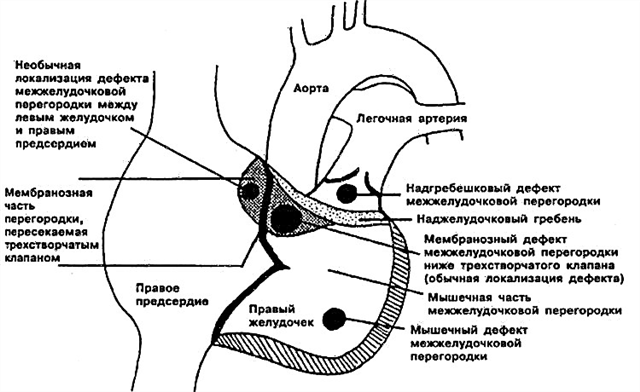
- Ieplūdes starpkambaru starpsienas defekts ir lokalizēts labā kambara pieplūdes daļā.
- Interventrikulārās starpsienas muskuļu defekts - var atrasties muskuļa centrā, augšējā daļā un arī uz robežas starp labā kambara sienu un pašu starpsienu. Dažreiz tiek noteikti vairāki nelieli caurumi vienlaikus (vairāku veidu muskuļu VSD - Toločinova-Rodžera slimība).
Lai jūs nebiedētu medicīniskie termini un kļuva skaidrs, kur tieši jūsu bērnam ir atvere starpkambaru starpsienā, es mēģināšu to izskaidrot vēlreiz. Anatomisti šo struktūru sadala trīs daļās - augšējā (membranoza), vidējā (muskuļainā), apakšējā (trabekulārā). Līdz ar to trabekulārais defekts atrodas apakšējā, muskuļotais - vidū, membranozais starpkambaru starpsienas defekts - tā augšējā daļā.
Defekta cēloņi
Precīzu anomālijas cēloni ir grūti noteikt. Iedzimtu sirds defektu etioloģijā ir pierādīta iedzimtības, piesārņotas vides, vecāku kaitīgo ieradumu, topošās māmiņas noteiktu medikamentu lietošanas un vīrusu infekciju nozīme grūtniecības laikā.
Ārsta padoms
Vairākkārt vecāki mocīja sevi un mani, cenšoties noskaidrot precīzu bērna iedzimtas anomālijas etioloģiju. Ja šāda diagnoze tiek konstatēta dzimtajam mazulim, noteikti gribētos atrast vainīgo. Vecmāmiņa no tēva puses dažreiz apsūdz vedeklu "sliktā ģenētikā", mātes radinieki - znots - smēķēšanu un alkohola lietošanu.
Es stingri iesaku jums to nedarīt. Protams, ir svarīgi noskaidrot cēloni, lai no vecākiem un paša bērna prognozētu veselu vai slimu bērnu piedzimšanu. Bērns ar DMZHP kādreiz pats kļūs par tēvu vai māti. Bet maza cilvēka slimība nav iemesls kāršu atklāšanai. Aizmirstiet ģimenes cīņas. Koncentrējieties uz rūpēm par mazuli.
Kā aizdomas par defektu: simptomi un pazīmes bērnam
Ar mazu caurumu jūsu mazulis neatšķirsies no vienaudžiem. Iespējams, pat dzemdību nodaļā neonatologs Jūs informēs, ka Jūsu mazulim ir sistoliskais sirds trokšņi. Vecāki parasti katrā auskulācijā satraukti jautā: "Vai troksnis ir samazināts vai palielināts?" VSD paradokss ir tāds, ka trokšņa intensitāte ir apgriezti proporcionāla cauruma lielumam. Jo vājāks troksnis, jo lielāks defekts.
Situācija ir nopietnāka, ja mazulis piedzima "bez trokšņa", bet:
- no trīs līdz četru nedēļu vecuma pēkšņi pārtrauca pieņemties svarā ar pietiekamu piena daudzumu no mātes;
- viņam ir elpas trūkums barošanas laikā;
- elpceļu infekcijas viņu "vajā" biežāk nekā citus bērnus;
- dažreiz bērns sāk "krāsoties zilā krāsā";
- pēc pārbaudes ārsts pēkšņi atklāj sirds robežu paplašināšanos, aknu palielināšanos.
Nākotnē klīnisko ainu raksturo izkliedēts pastiprināts apikāls impulss, sistolisko trīču parādīšanās pa kreisi trešajā vai ceturtajā starpribu telpā, sirds robežu paplašināšanās, īpaši pa kreisi, trīces veidošanās. sirds kupris (Deivisa krūtis).
Diagnostikas metodes
Auskultācijas dati un citi simptomi ļaus pediatram aizdomas par bērna iedzimtu anomāliju. Visticamāk, bērnu kardiologs izrakstīs nosūtījumu uz:
- Krūškurvja orgānu rentgens - ar nelielu defektu izmaiņas netiks konstatētas. Ja atvere ir nozīmīga, var atklāties kreisā ātrija un kambara hipertrofija, plaušu struktūras palielināšanās. VSD komplikāciju gadījumā ar plaušu hipertensiju - plaušu artērijas pietūkums ar plaušu modeļa vājināšanos un nehipertrofētu kreisā kambara.
- Elektrokardiogrāfija - sirds slimību diferenciācijā nav īpašas nozīmes, taču tā atklās elektriskās ass novirzi, kā arī abu vai tikai kreisā kambara pārslodzes pazīmes.
- Ehokardiogrāfija - tiek uzskatīta par galveno sirds defektu diagnostikas tehnoloģiju. Ultraskaņas izmeklēšanas metode ļauj noskaidrot precīzu urbuma atrašanās vietu, izmēru, defektu skaitu, kā arī novērtēt hemodinamikas izmaiņas. Ultraskaņas skenēšanas galvenais uzdevums ir tieša defekta vizualizācija, citu sirds anomāliju izslēgšana. Doplera kartēšana palīdzēs noteikt šunta lielumu, asins regurgitācijas klātbūtni un novērtēt sistolisko spiedienu labajā kambarī.
Ja defekti nav skaidri redzami ehokardiogrammā vai ārstam ir aizdomas par kombinētu sirds defektu, iespējams, būs jāveic magnētiskās rezonanses attēlveidošana vai datortomogrāfija.
Sirds kateterizācija un angiogrāfija
Parasti šīs diagnostikas metodes bērniem tiek nozīmētas reti, bet, ja neinvazīvās metodes nesniedz pilnīgu informāciju par stāvokli, tās tiek veiktas, lai novērtētu hemodinamiku plaušu cirkulācijā un plaušu hipertensiju. Šī procedūra mēra spiedienu aortā, plaušu artērijā un nosaka asins gāzes sastāvu sirds kambaros un lielos traukos. To veic pieredzējuši speciālisti reģionu centros.
Ventrikulāras starpsienas defekta ārstēšana
Pieeja VSD pacientu ārstēšanai ir stingri individuāla, atkarībā no defekta lieluma un atrašanās vietas, klīnikas (plaušu hipertensijas rašanās, asinsrites mazspējas attīstība), vienlaicīgu patoloģiju klātbūtnes.
Ja bedre ir maza, hemodinamikas traucējumu nav, bērnam nepieciešamas tikai regulāras kardiologa pārbaudes un periodiska ehokardiogrāfija. Ja rodas mazākās šaubas par labvēlīgo slimības gaitu, tiek norādīta ķirurģiska ārstēšana.
Ir šādi VSD ķirurģiskās korekcijas veidi:
- Operācija mākslīgās cirkulācijas apstākļos, kuras laikā sirds ķirurgs šuvē atveri vai aizver to ar vārstu.
- Plaušu artērijas "papildu" sašaurināšanās ir iepriekšēja ķirurģiska sagatavošanas operācija, lai novērstu defekta dekompensāciju. Ļauj "nopirkt laiku" pirms radikālas korekcijas.
- Minimāli invazīva endovaskulāra iejaukšanās. To veic ultraskaņas un fluoroskopijas kontrolē. Caur augšstilba artēriju asinsvadu ķirurgs ievada īpašu ierīci (spoli vai oklūderu), ievadot to sirds dobumā, aizver defektu.
- Hibrīda darbība. Pēc krūškurvja atvēršanas oklūzers tiek ievietots tieši caur miokarda punkciju. Intervences protokols neparedz sirdsdarbības apstāšanos un tā savienošanu ar kardiopulmonālo apvedceļa sistēmu.
Speciālists izlemj, kura metode ir vispiemērotākā jūsu bērnam. Bez vecāku rakstiskas piekrišanas operācijai neviens ārsts mazuli neoperēs. Svarīgi ar ārstu pārrunāt operācijas gaitu, izvēloties optimālāko taktiku.

Jāatceras, ka, ja jūs garām dārgo laiku, neaizveriet bedri pirms plaušu hipertensijas attīstības, pastāv nāves risks no asinsrites mazspējas. Narkotiku terapija tiek nozīmēta kā sagatavošanās ķirurģiskai iejaukšanās, rehabilitācijas periodā, kā arī ar defektu dekompensācijas attīstību, lai atbalstītu sirdi.
Kādas ir prognozes un vai bērns būs vesels
Slimības prognoze lielā mērā ir atkarīga ne tikai no defekta veida, bet arī no savlaicīgas ķirurģiskas iejaukšanās. Es nekad neaizmirsīšu vienu ģimeni. Vecāku ticība neļāva novērst grūtniecību. Brīnišķīga meitene piedzima astotais bērns pēc kārtas. Visi vecāki bērni ir absolūti veseli. Nav riska faktoru. Lieliska iedzimtība. Lielisks svars un Apgar veiktspēja. Mazulis ņēma krūti, bija aktīvs un bija visu mīļākais.
Lieta no prakses
Dzemdību nodaļā neonatologam radās aizdomas par iedzimtu sirdskaiti. Ultraskaņas izmeklēšanā jaundzimušajam atklājās starpkambaru starpsienas muskuļu defekts. Kardioloģiskā centra speciālisti ieteica veikt ķirurģisko korekciju līdz 6 mēnešu vecumam, jo bedres izmērs bija pārāk liels.
Vecāki bija apņēmības pilni veikt operāciju, taču viņu ticībai bija nepieciešama mācītāja svētība. Un viņš, ieraugot it kā veselu meiteni, ieteica operāciju nedaudz atlikt. Tāpat kā, viņa joprojām ir ļoti maza, netikums viņai netraucē, jums vienmēr būs laiks "nogriezt".
Septītajā dzīves mēnesī mazulim parādījās pirmās pulmonālās hipertensijas pazīmes, ar kurām nesekmīgi mēģinājām izrakstīt medikamentus. Devītajā posmā - vecāki lūdza sirds ķirurgus, lai glābj bērnu, bet bija par vēlu operēt - attīstījās sirds mazspējas klīnika. Viena gada vecumā meitene nomira.
Un vakar uz uzņemšanu ieradās jauns vīrietis. Astoņpadsmit gadi. Viņš bija sašutis, ka projektu padomes ārsti viņu nosūtīja uz slimnīcu papildu apskatei. Viņš nodarbojas ar vieglatlētiku. Viņa sapņo par iestāšanos militārajā skolā. Es atveru ambulatoro karti, un tur - VSD ķirurģiska ārstēšana. Uz krūtīm ir plāna pēcoperācijas rētas sloksne, gandrīz neredzama. Operāciju puisis neatceras. Sirsnīgi nesaprot, ar ko viņš ir slims. Vienkārši vecāki savulaik nebaidījās to "nogriezt".
Vai ir iespējams diagnosticēt defektu pirms bērna piedzimšanas?
Jā tu vari. Lai to izdarītu, ir nepieciešams savlaicīgi veikt ultraskaņas izmeklēšanu grūtniecības laikā, ko veic pieredzējis speciālists, izmantojot modernu aprīkojumu. Ja topošajam mazulim ir aizdomas par VSD, mēģiniet izvēlēties dzemdību namu tuvāk kardiocentram.
Nereti no vecākiem nākas dzirdēt pārmetumus, ka viņi ievērojuši visus ārstu ieteikumus, taču sirds defekts konstatēts tikai pēc bērniņa piedzimšanas. Diemžēl kambaru starpsienas atveri diametrā līdz 4 mm ir ļoti grūti noteikt bez krāsu Doplera kartēšanas. Tāpēc, ja Jums ir apgrūtināta iedzimtība, pirms grūtniecības smēķējāt, bērniņa gaidīšanas laikā slimoja ar gripu vai ARVI, noteikti informējiet par to savu ginekologu. Jums var būt nepieciešams veikt papildu ultraskaņu ar jutīgāku aprīkojumu.